Журнал "Медицинский совет" № 8/2024
DOI: 10.21518/ms2024-187
М.Р. Саркарова1,2*, https://orcid.org/0000-0001-7263-2881
М.В. Маевская1, https://orcid.org/0000-0001-8913-140X
1 Первый Московский государственный медицинский университет имени И.М. Сеченова (Сеченовский Университет);
119991, Россия, Москва, ул. Погодинская, д. 1, корп. 1
2 Дагестанский государственный медицинский университет; 367000, Россия, Махачкала, Площадь Ленина, д. 1
Введение. Поиск простых и информативных маркеров прогноза клинических исходов у пациентов с циррозом печени (ЦП) не теряет своей актуальности.
Цель. Изучить возможность использования показателя «отношение нейтрофилов к лимфоцитам» в качестве предиктора развития осложнений ЦП и летального исхода.
Материалы и методы. Для ретроспективного клинического исследования отобраны 225 историй болезней пациентов с ЦП в период с 2008 по 2018 г. Из них сформированы три группы: 1-я группа – пациенты с ЦП класса А по Child-Pugh (24n); 2-я группа – пациенты с ЦП класса В и С по Child-Pugh (201n) и 3-я группа – здоровые лица (50n). Проведен корреляционный анализ показателя «отношение нейтрофилов к лимфоцитам» (ОНЛ) со шкалами Child-Pugh и Model for End-Stage Liver Disease (MELD). Проанализирована прогностическая ценность ОНЛ в развитии осложнений и летального исхода.
Результаты. У пациентов с ЦП отмечались статистически значимо большие значения ОНЛ по сравнению со здоровыми лицами (p < 0,001). ОНЛ статистически значимо положительно коррелировало со шкалами Child-Pugh (p < 0,001) и MELD (p < 0,001). ОНЛ является статистически значимым предиктором развития осложнений у пациентов с ЦП (p = 0,003). Значение ОНЛ > 2,3 характеризовалось чувствительностью 0,97 [95% ДИ: 0,92; 0,99] и специфичностью 0,19 [95% ДИ: 0,11; 0,29]. ОНЛ статистически значимо коррелировало с количеством осложнений ЦП (p < 0,001) и служило статистически значимым предиктором развития летального исхода (p < 0,001). Значение ОНЛ > 4,5 характеризовалось чувствительностью 0,24 [95% ДИ: 0,15; 0,36] и специфичностью 0,97 [95% ДИ: 0,92; 0,99].
Выводы. Значение ОНЛ более 2,3 повышает риск развития осложнений у пациентов с ЦП, а значение ОНЛ более 4,5 – риск развития летального исхода.
Для цитирования: Саркарова МР, Маевская МВ. Прогностическое значение показателя «отношение нейтрофилов к лимфоцитам» в клиническом течении цирроза печени. Медицинский Совет. 2024;(8):66-75. https://doi.org/10.21518/ms2024-187
Конфликт интересов: авторы заявляют об отсутствии конфликта интересов.
Prognostic value of the neutrophil to lymphocyte ratio in the clinical course of liver cirrhosis
Medina R. Sarkarova1,2*, https://orcid.org/0000-0001-7263-2881
Marina V. Maevskaya1, https://orcid.org/0000-0001-8913-140X
1 Sechenov First Moscow State Medical University (Sechenov University); 1, Bldg. 1, Pogodinskaya St., Moscow, 119991, Russia
2 Dagestan State Medical University; 1, Lenin Square, Makhachkala, 367000, Russia
Introduction. The search for simple and informative markers for predicting positive outcomes in patients with liver cirrhosis (LC) does not affect its relevance.
Aim. To study the possibility of using the “neutrophil to lymphocyte ratio” indicator as a predictor of development of LC complications and death.
Materials and methods. For a retrospective clinical study, 225 case histories of patients with LC were selected from 2008 to 2018. Three groups were formed from them: group 1: patients with LC class A according to Child-Pugh (24n); Group 2: patients with LC class B and C according to Child-Pugh (201n); and group 3: healthy individuals (50n). A correlation analysis of the NLR indicator with the Child-Pugh and MELD scales was carried out. The prognostic value of NLR in the development of complications and death was analyzed.
Results. Patients with LC had statistically significantly higher values of NLR compared to healthy individuals (p < 0.001). NLR had a statistically significant positive correlation with the Child-Pugh (p < 0.001) and MELD (p < 0.001) scales. NLR is a statistically significant predictor of the development of complications in patients with LC (p = 0.003). A NLR value > 2.3 had a sensitivity of 0.97 [95% CI: 0.92; 0.99] and specificity 0.19 [95% CI: 0.11; 0.29]. NLR statistically significantly correlated with the number of complications of LC (p<0.001) and served as a statistically significant predictor of death (p<0.001). A NLR value > 4.5 had a sensitivity of 0.24 [95% CI: 0.15; 0.36] and specificity 0.97 [95% CI: 0.92; 0.99].
Сonclusion. An NLR value of more than 2.3 increases the risk of complications in patients with LC, and an NLR value of more than 4.5 increases the risk of death.
For citation: Sarkarova MR, Maevskaya MV. Prognostic value of the neutrophil to lymphocyte ratio in the clinical course of liver cirrhosis. Meditsinskiy sovet = Medical Council. 2024;(8):66-75. (In Russ.) https://doi.org/10.21518/ms2024-187
Conflict of interest: the authors declare no conflict of interest.
Введение
В клиническом течении
цирроза печени (ЦП) выделяют две стадии – компенсированную и декомпенсированную.
У 5–7% пациентов с ЦП декомпенсация возникает в течение года, которая, в свою
очередь, проявляется нарастанием печеночно-клеточной недостаточности и/или
портальной гипертензии [1]. Для определения тяжести ЦП и, соответственно, прогноза
жизни этих больных на протяжении многих лет применяются шкалы Child-Puhg и MELD,
которые включают в себя определенные клинические и лабораторные параметры,
отражающие портальную гипертензию и печеночно-клеточную недостаточность. При
этом на клинические исходы ЦП влияют такие осложнения, как бактериальные и
вирусные инфекции, кровотечение из варикозно-расширенных вен пищевода и желудка
(ВРВПиЖ) и само количество развивающихся осложнений [2, 3]. Кровотечение из ВРВПиЖ,
как отмечают некоторые авторы, нередко служит причиной смерти у пациентов с
длительным бессимптомном течением ЦП [2]. Пациенты с ЦП, особенно в стадии
декомпенсации, высоко восприимчивы к бактериальным инфекциям вследствие
развития у них т. н. «иммунодефицита, ассоциированного с циррозом печени» из-за
нарушения регуляции приобретенного и врожденного звеньев иммунитета [4, 5].
Иммунодефицит, связанный с ЦП, характеризуется двумя основными чертами:
нарушение ответной реакции иммунной системы на проникновение возбудителя в
организм человека и развитие системного воспаления [1]. Клинически системное
воспаление реализуется через синдром системного воспалительного ответа (ССВО), имеющий
определенные критерии диагноза [6]. Бактериальные инфекции вносят вклад в
смертность пациентов с ЦП [4]. Ухудшение гемодинамики у пациентов с
декомпенсированным ЦП, инициированное бактериальными инфекциями, приводит к
прогрессированию портальной гипертензии и развитию повреждения почек.
Ассоциированный с инфекционными осложнениями провоспалительный ответ лежит в
основе усиления печеночно-клеточной недостаточности, печеночной энцефалопатии,
вторичной коагулопатии, а последнее, в свою очередь, служит триггером
варикозных кровотечений [7]. Иммунодефицит и системное воспаление также лежат в
основе такого феномена, как острая печеночная недостаточность на фоне
хронической с присоединением полиорганной недостаточности и высоким риском
летального исхода [6, 8]. Поиск маркеров, отражающих иммунные нарушения и их
вклад в прогрессирование ЦП, продолжает оставаться актуальным. Одним из таких
маркеров служит показатель «отношение нейтрофилов к лимфоцитам» (ОНЛ), он прост
и доступен в повседневной практике [9–11]. Показатель ОНЛ отражает системное
воспаление, сложный патофизиологический процесс, который лежит в основе
прогрессирования ЦП [12, 13]. В частности, в исследовании L. Lin et al.
было показано, что повышение ОНЛ служит независимым фактором риска летального
исхода у пациентов с декомпенсированным ЦП в течение 30 дней,
при этом получены данные о положительной корреляции между значением ОНЛ и
уровнем провоспалительных цитокинов IL-6 и IL-8 [12]. В другом исследовании
показатель ОНЛ служил независимым фактором риска развития ССВО и летального
исхода у пациентов с декомпенсированным ЦП [10].
Большая часть ранее
проведенных исследований посвящена изучению прогностической ценности ОНЛ в
развитии летального исхода; в частности, в ряде исследований доказана его
прогностическая ценность в определении краткосрочного, среднесрочного и
долгосрочного жизненного прогноза у декомпенсированных пациентов с ЦП [13–16]. В
ряде исследований была продемонстрирована прогностическая ценность показателя ОНЛ
в развитии летального исхода у пациентов, у которых развилась острая печеночная
недостаточность на фоне хронической [17–21]. В небольшом количестве работ ОНЛ оценивался
в риске развития бактериальных инфекций у пациентов с декомпенсированным ЦП [22,
23].
Однако нет
исследований, оценивающих данный показатель как фактор риска развития
осложнений ЦП, их количества в ассоциации с жизненным прогнозом этих пациентов.
Цель – оценить
прогностическую значимость ОНЛ в клинических исходах ЦП – развитии осложнений и
летальности.
Материалы и методы
Из электронной базы данных отделения гепатологии Клиники
пропедевтики внутренних болезней, гастроэнтерологии и гепатологии им. В.Х.
Василенко г. Москвы и архива гастроэнтерологического отделения Республиканской
клинической больницы им. А.В. Вишневского г. Махачкалы отобрано и проанализировано
225 историй болезней пациентов с ЦП в период с 2008 по 2018 г. по следующим
кодам МКБ: Е83.0, Е83.1, К70.2, К71.7, К72.1, К74.1, К74.2, К74.3, К74.4,
К74.5, К74.6. Из них сформированы 3 группы: 1-я группа – пациенты с компенсированным
ЦП класса А по Child-Pugh (24n); 2-я группа – пациенты с декомпенсированным ЦП
классов В и С по Child-Pugh (201n). Также сформирована 3-я группа из 50 (50n)
здоровых лиц для расчета нормального значения ОНЛ. Диагноз «ЦП» всем пациентам
был установлен на основании принятых в клинической практике критериев: признаки
портальной гипертензии и печеночной недостаточности [24, 25]. Стадия и тяжесть
ЦП оценивалась по шкале Child-Pugh : класс А – 5–6 баллов, класс В – 7–9
баллов, класс C – 10–15 баллов, а также по шкале MELD [24, 25]. Диагноз «ССВО» был
выставлен на основании не менее 2 критериев из следующих 4: температура тела >
38 °C или < 36 °C, ЧДД > 20 в минуту (или PCO2 < 32 мм рт. ст.), ЧСС
> 90 ударов в минуту и уровень лейкоцитов > 12 тыс/мкл или < 4 тыс/мкл
(или > 10% незрелых лейкоцитов) [26]. Диагноз таких клинических осложнений ЦП,
как асцит, печеночная энцефалопатия, кровотечение из ВРВПиЖ, инфекционные
осложнения (инфекция дыхательных путей, мочевая инфекция, инфекция мягких
тканей, спонтанный бактериальный перитонит), гидроторакс, желтуха,
периферические отеки, тромбоз воротной вены, выставлен на основании
общепринятых в клинической практике критериев [25, 27–32]. Показатель ОНЛ
рассчитывался путем деления абсолютного количества нейтрофилов на абсолютное
количество лимфоцитов периферической крови. Летальный исход включал оценку
госпитальной смертности (до 28 дней нахождения в стационаре). Проанализирована
прогностическая ценность ОНЛ в развитии клинических осложнений и их количества.
Определен пороговый уровень показателя ОНЛ, определяющий риск развития
клинических осложнений. Проанализирована прогностическая ценность ОНЛ в
развитии летального исхода, а также определен пороговый уровень, прогнозирующий
данный исход.
Статистическая обработка проводилась с использованием среды для
статистических вычислений R 4.3.1 (R Foundation for Statistical Computing,
Вена, Австрия). При проведении корреляционного анализа
в отношении количественных показателей использовался коэффициент ранговой
корреляции (ρ) Спирмена с соответствующим 95%-ным доверительным интервалом (95%
ДИ), для оценки размера ассоциации шкал тяжести ЦП и декомпенсации с ОНЛ также
использовались однофакторные линейные регрессионные модели с логарифмической
трансформацией исхода, стандартные ошибки для коэффициентов оценивались с
использованием робастного метода Хубера – Уайта (HC2). Для оценки
статистической значимости и размера ассоциации (отношение шансов с
соответствующим 95% ДИ) ОНЛ (после проведения log2-трансформации) с бинарными и
порядковыми исходами использовались логистические регрессионные модели и модели
пропорциональных шансов соответственно. Кроме того, для оценки прогностических
характеристик ОНЛ в отношении бинарных исходов вычислялись AUC, пороговое
значение с использованием J-статистики Юдена и соответствующие данному значению
чувствительность, специфичность, прогностическая ценность положительного и
отрицательного результатов.
Результаты
В табл. 1 представлена демографическая характеристика, включенных в исследование
пациентов. Медианная оценка по шкале Child-Pugh среди пациентов с ЦП составила
10 (8‒11) баллов (24 (10,7%) пациента имели цирроз печени класса А по
Child-Pugh, 88 (39,1%) – класс B, 113(50,2%) – класс C). Медианная оценка по
MELD составила 15 (9,6‒21) баллов среди всех пациентов, 8,6 (7,3‒9,8) баллов – среди
пациентов с компенсированным ЦП и 15,9 (11,1‒21,2) баллов – среди пациентов с
декомпенсированным ЦП (p < 0,001). Значение ОНЛ у здоровых лиц составило 1,58
(1,18‒2,16), что в нашем исследовании принято в качестве нормы. Пациенты с ЦП
имели статистически значимое более высокое значение показателя ОНЛ, чем
здоровые лица, – 3,3 (1,8–5,8), p < 0,001.
Таблица 1. Демографическая характеристика пациентов, включенных в исследование
Показатель Indicator | Группа 3 Здоровые лица (n = 50) | Пациенты с ЦП (n = 225) | Группа 1 Компенсированный ЦП (n = 24) | Группа 2 Декомпенсированный ЦП (n = 201) | Значимость, р |
Возраст (лет), Ме (МКИ) | 44,8 (±15,8) 45,5 (31,5‒56,5) | 50,7 (±11,2) 49,5 (39‒60) | 50,5 (±11,5) 51 (42‒57) | 0,036** | |
Пол, м/ж, n (%) | 21 (42)/29 (58) | 15 (62,5) / 9 (37,5) | 120 (59,7) / 81 (40,3) | 0,069* | |
Этиология цирроза | |||||
HCV, n (%) | 97 (43,1) | 12 (50) | 85 (42,3) | 0,517* | |
Алкоголь, n (%) | 83 (36,9) | 3 (12,5) | 80 (39,8) | 0,007* | |
HBV, n (%) | 63 (28) | 8 (33,3) | 55 (27,4) | 0,631* | |
HDV, n (%) | 15 (6,7) | 3 (12,5) | 12 (6) | 0,205* | |
НАЖБП, n (%) | 10 (4,4) | 0 (0) | 10 (5) | 0,605* | |
ПБХ, n (%) | 9 (4) | 1 (4,2) | 8 (4) | >0,999* | |
АИГ, n (%) | 4 (1,8) | 0 (0) | 4 (2) | >0,999* | |
ПСХ, n (%) | 2 (0,9) | 0 (0) | 2 (1) | >0,999* | |
Болезнь Вильсона – Коновалова, n (%) | 2 (0,9) | 0 (0) | 2 (1) | >0,999* | |
Child-Pugh А, n (%) | 24 (10,7) | ||||
B, n (%) | 88 (39,1) | ||||
C, n (%) | 113 (50,2) | ||||
MELD, Мe (МКИ) | 15 (9,6–21) | 8,6 (7,3‒9,8) | 15,9 (11,1‒21,2) | ||
Лейкоциты, тыс/мкл, Мe (МКИ) | 6,01 (5,13–6,68) | 3,3 (1,95–5,33) | 4,65 (3,48–8,60) | 0,003** | |
Нейтрофилы, абс., Мe (МКИ) | 3,37 (2,53–4) | 1,7 (0,95–3,08) | 5,55 (2,63–42,2) | <0,001** | |
Лимфоциты, абс., Мe (МКИ) | 2,1 (1,63–2,55) | 1,15 (0,7–1,93) | 1,4 (0,86–5,51) | 0,002** | |
ОНЛ, Мe (МКИ) | 1,58 (1,18–2,16) | 3,3 (1,8–5,8) | 1,54 (1,11–1,91) | 3,52 (2,15–6,45) | <0,001** |
Примечание:
*критерий χ2; **критерий Манна – Уитни. Мe – медиана; МКИ – межквартильный
интервал; м – мужчины; ж – женщины; HCV – вирус гепатита С; HBV –
вирус гепатита В; HDV
–
вирус гепатита D;
НАЖБП – неалкогольная жировая болезнь печени; ПБХ – первичный билиарный
холангит; АИГ – аутоиммунный гепатит; ПСХ – первичный склерозирующий холангит;
абс. – абсолютное значение.
В
табл. 2 представлены осложнения ЦП,
которые наблюдались у включенных в исследование пациентов. В нашем исследовании
к осложнениям ЦП отнесен синдром системного воспалительного ответа (ССВО) в
виду того, что, по данным литературы, он служит самостоятельным фактором риска
краткосрочной летальности [10]. Данный синдром наблюдался у 47 пациентов и
статистически значимо чаще встречался при декомпенсированном ЦП (p = 0,006).
Таблица 2.
Осложнения цирроза печени у включенных в исследование пациентов
Осложнения цирроза | Пациенты с ЦП (n = 225) | Группа 1 Компенсированный ЦП (n = 24) | Группа 2 Декомпенсированный ЦП (n = 201) | Значимость, р |
Желтуха, n (%) | 133 (59,1) | 4 (16,7) | 129 (64,2) | <0,001* |
Печеночная энцефалопатия | 167 (74,2) | 6 (25) | 161 (80,1) | <0,001* |
Кровотечения из ВРВПиЖ | 26 (11,6) | 0 (0) | 26 (12,9) | 0,085* |
Асцит | 183 (81,3) | 7 (29,2) | 176 (87,6) | <0,001* |
Отеки | 153 (68) | 7 (29,2) | 146 (72,6) | <0,001* |
Гидроторакс | 32 (14,2) | 0 (0) | 32 (15,9) | 0,03* |
Гепаторенальный синдром (ГРС) | 31 (13,8) | 0 (0) | 31 (15,4) | 0,053* |
ГРС по типу ОПП | 7 (3,1) | 0 (0) | 7 (3,5) | >0,999* |
ГРС 2-го типа | 24 (10,7) | 0 (0) | 24 (11,9) | 0,085* |
Бактериальная инфекция | 33 (14,7) | 1 (4,2) | 32 (15,9) | 0,217* |
Инфекция дыхательных путей | 10 (4,4) | 0 (0) | 10 (5) | 0,605* |
Мочевая инфекция | 16 (7,1) | 1 (4,2) | 15 (7,5) | >0,999* |
Инфекция мягких тканей | 3 (1,3) | 0 (0) | 3 (1,5) | >0,999* |
Спонтанный бактериальный перитонит | 10 (4,4) | 0 (0) | 10 (5) | 0,605* |
Тромбоз воротной вены | 6 (2,7) | 0 (0) | 6 (3) | >0,999* |
Синдром системного воспалительного ответа (всего), n (%) | 47 (20,9%) | 0 (0%) | 47 (23,4%) | 0,006* |
Примечание:
* критерий χ2.
При корреляционном
анализе нами была установлена статистически значимая прямая ассоциация между
оценкой тяжести ЦП по шкале Child-Pugh с ОНЛ (ρ = 0,58 [95% ДИ: 0,48; 0,66], p <
0,001), увеличение значения по шкале Child-Pugh на каждый балл было
ассоциировано с увеличением ОНЛ в среднем в 1,25 [95% ДИ: 1,2; 1,3] раза (рис. 1).
Рисунок 1.
Отношение нейтрофилов к лимфоцитам в зависимости от оценки по шкале Child-Pugh
у пациентов с циррозом печени
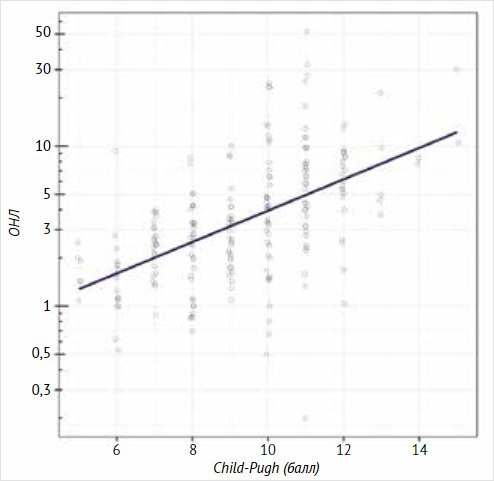
Между оценкой тяжести ЦП
по шкале MELD и ОНЛ также была отмечена статистически значимая корреляция (ρ = 0,47 [95% ДИ: 0,35;
0,57], p < 0,001), увеличение значения по шкале MELD
на каждый балл было ассоциировано с увеличением ОНЛ в среднем в 1,05 [95% ДИ:
1,04; 1,07] раза (рис. 2).
Рисунок 2.
Отношение нейтрофилов к лимфоцитам в зависимости от оценки тяжести
декомпенсации по шкале MELD у
пациентов с циррозом печени
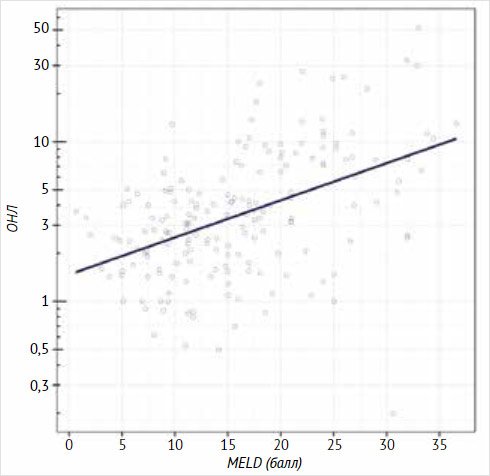
В своем исследовании мы
оценили прогностическую значимость ОНЛ в развитии осложнений ЦП. Выявлена
статистически значимая разница между медианой ОНЛ у пациентов без осложнений ЦП
и с осложнениями: 1,95 (1,43‒2,4) и 3,38 (2‒6,44) соответственно (AUC = 0,74
[95% ДИ: 0,65; 0,82]). Нами установлено, что ОНЛ служит статистически значимым
предиктором развития осложнений у пациентов с ЦП: увеличение ОНЛ в 2 раза
статистически значимо сопровождалось увеличением риска развития осложнений
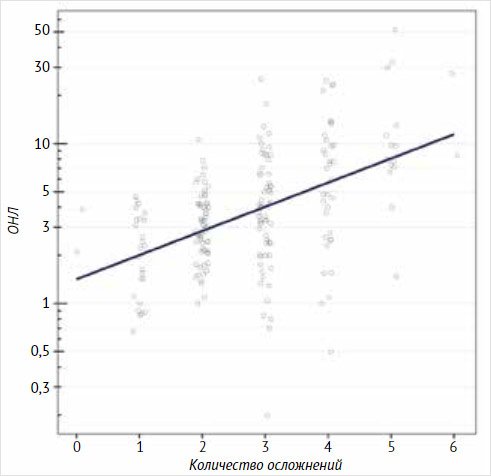
почти в два раза [в среднем в 1,9; 95% ДИ: 1,3; 3,1] (p = 0,003) (рис. 3).
Значение ОНЛ > 2,3
(оценка по J-статистике Юдена) характеризовалось чувствительностью 0,97 [95%
ДИ: 0,92; 0,99] и специфичностью 0,19 [95% ДИ: 0,11; 0,29] в качестве фактора
прогноза развития осложнений; прогностическая ценность положительного
результата составила 0,7 [95% ДИ: 0,64; 0,77], прогностическая ценность
отрицательного результата – 0,74 [95% ДИ: 0,49; 0,91]. ОНЛ статистически
значимо коррелировало с количеством осложнений ЦП (ρ = 0,5 [95% ДИ: 0,4; 0,59],
p < 0,001), увеличение ОНЛ в 2 раза было ассоциировано с увеличением шансов
развития большего количества осложнений в среднем в 2,4 [95% ДИ: 2; 3,1] раза
(p < 0,001, рис. 4).
Рисунок 3.
Вероятность развития осложнений цирроза печени в зависимости от показателя
«отношение нейтрофилов к лимфоцитам»
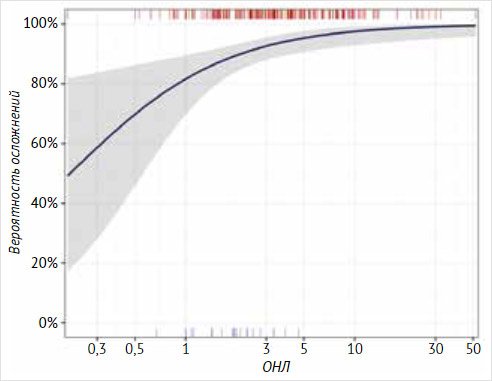
Рисунок 4.
Количество осложнений цирроза печени в зависимости от значения показателя
«отношение нейтрофилов к лимфоцитам»
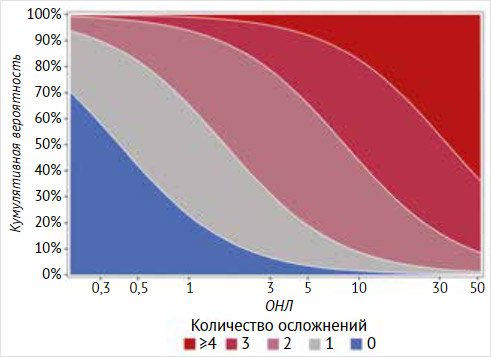
Среди пациентов с
декомпенсированным ЦП нами была выявлена статистически значимая прямая
ассоциация между количеством осложнений и ОНЛ (ρ = 0,47 [95% ДИ: 0,35; 0,57], p
< 0,001), увеличение количества осложнений было ассоциировано с увеличением
ОНЛ в среднем в 1,42 [95% ДИ: 1,29; 1,55] раза (рис. 5), медианное значение ОНЛ у пациентов с 1 осложнением
составило 2,2 (1,1‒3,4), с 2 осложнениями – 2,9 (2,1‒4,2), с 3 осложнениями – 4
(2,4‒6,5), с 4 осложнениями – 6,4 (2,6‒10,3), с 5 осложнениями – 8 (7,2‒12,1).
Согласно результатам
проведенного нами исследования показатель ОНЛ доказал свою прогностическую
ценность в развитии осложнений ЦП и их количества. Значение ОНЛ > 2,2 служит
прогностическим фактором развития одного осложнения, ОНЛ > 2,9 –
прогностический фактор развития 2 осложнений, ОНЛ > 4 прогнозирует развитие
3 осложнений, ОНЛ > 6,4 прогнозирует развитие 4 осложнений, ОНЛ > 8 прогнозирует
развитие более 5 осложнений.
Рисунок 5.
Значение показателя «отношение нейтрофилов к лимфоцитам» в зависимости от
количества осложнений у пациентов с декомпенсированным циррозом печени
Нами была проведена
оценка прогностической значимости показателя ОНЛ в развитии летального исхода у
пациентов с ЦП. Летальный исход был отмечен в 23 (11,4%) случаях только у
пациентов с декомпенсированным ЦП.
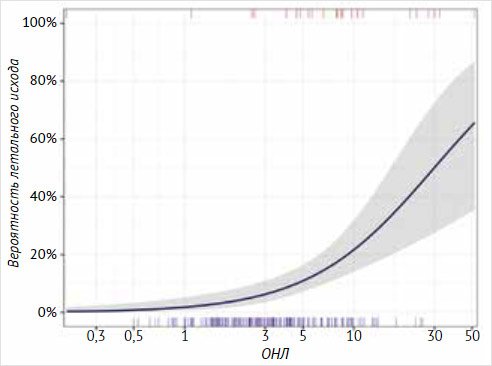
Увеличение ОНЛ в 2
раза от принятой в исследовании нормы было статистически значимо ассоциировано
с увеличением шансов летального исхода почти в 2,5 раза (в среднем в 2,3 [95%
ДИ: 1,6; 3,4] раза, (p < 0,001, рис. 6).
Медианное ОНЛ у выживших за момент наблюдения пациентов составило 3 (1,74‒4,9),
среди пациентов с летальным исходом – 8 (4,7‒16,4). AUC ОНЛ как фактора
прогноза летального исхода составило 0,77 [95% ДИ: 0,65; 0,89]. Значение ОНЛ
> 4,5 (оценка по J-статистике Юдена) характеризовалось низкой
чувствительностью 0,24 [95% ДИ: 0,15; 0,36], но высокой специфичностью 0,97
[95% ДИ: 0,92; 0,99] в отношении прогнозирования летального исхода,
прогностическая ценность положительного результата составила 0,78 [95% ДИ:
0,56; 0,93], прогностическая ценность отрицательного результата – 0,72 [95% ДИ:
0,66; 0,78].
Согласно результатам
проведенного нами исследования показатель ОНЛ доказал свою прогностическую
ценность в развитии летального исхода. В частности, повышение значения ОНЛ
более 4,5, а также кратность его увеличения в 2 раза повышает риск развития
летального исхода.
Рисунок 6. Вероятность летального исхода в зависимости от отношения
нейтрофилов к лимфоцитам
Обсуждение
По результатам
проведенного исследования выявлено, что основной причиной развития ЦП являются
хронические вирусные гепатиты В и С и злоупотребление алкоголем, последнее, в
свою очередь, также является основной причиной декомпенсации ЦП. При сравнении
двух групп по этиологическому фактору обнаружена статистически значимая большая
частота алкогольной этиологии среди пациентов с декомпенсированным ЦП.
Полученные данные согласуются с общемировой статистикой, согласно которой
именно злоупотребление алкоголем является ведущим фактором декомпенсации
функции печени [33, 34]. При сравнении по демографическим характеристикам
выявлено, что среди пациентов с ЦП преобладали мужчины среднего возраста, что
также согласуется с данными литературы [25, 35]. Различия по демографическим
характеристикам у пациентов с ЦП не влияют на значение показателя ОНЛ. Среди
пациентов с ЦП, находившимися на лечении в стационаре, преобладали пациенты
класса С по Child-Pugh с медианой значений по шкале MELD 15,9 (11,1‒21,2)
баллов, что соответствует тяжелому течению заболевания. У пациентов с ЦП наиболее
часто встречались такие осложнения, как асцит, печеночная энцефалопатия,
желтуха и отеки (р < 0,001).
В соответствии с целью
настоящей работы нами была изучена возможность использования ОНЛ в качестве
предиктора декомпенсации функции печени: прогрессирования портальной
гипертензии и печено-клеточной недостаточности у пациентов с ЦП. В частности,
оценена прогностическая значимость ОНЛ в риске развития осложнений и летального
исхода, а также проведен корреляционный анализ с широко используемыми в клинической
практике клинико-прогностическими шкалами Child-Puhg и MELD.
В ходе исследования
нами была установлена статистически значимая корреляционная связь между уровнем
показателя ОНЛ и оценкой тяжести ЦП по шкалам Child-Pugh (p < 0,001) и MELD (p < 0,001). Таким образом,
можно сделать вывод о том, что показатель ОНЛ отражает тяжесть течения ЦП,
наряду с общепризнанными в клинической практике клинико-лабораторными шкалами,
такими как Child-Pugh и MELD. Это согласуется с провоспалительной теорией
развития ЦП. Полученные нами результаты не противоречат результатам других
исследований, в которых также продемонстрирована статистически значимая
ассоциация показателя ОНЛ со шкалами Child-Pugh и MELD [17, 36].
Особенности иммунной
системы пациентов с ЦП делают их восприимчивыми к бактериальным инфекциям.
Недавние исследования показали, что госпитализированные пациенты с ЦП и
инфекционными осложнениями имеют более тяжелую печеночную энцефалопатию и более
склонны к повреждению почек [7]. В другом
исследовании авторами была изучена прогностическая ценность показателя ОНЛ в
риске развития бактериальных инфекций у пациентов с декомпенсированным ЦП,
выявлено пороговое значение данного показателя (выше 4,3), которое
ассоциировано с повышенным риском их развития [23]. В нашем исследовании
впервые была изучена прогностическая ценность показателя ОНЛ в оценке риска
развития различных, не только инфекционных осложнений у пациентов с ЦП,
связанных как с декомпенсацией портальной гипертензии, так и печеночной
недостаточностью: асцита, печеночной энцефалопатии, желтухи, кровотечений из ВРВПиЖ,
периферических отеков, гидроторакса, повреждения почек, включая ГРС,
инфекционных осложнений (в т. ч. СБП, инфекций дыхательных путей, мочевой
инфекции, ССВО), тромбоза воротной вены. Известно, что возникновение осложнений
ЦП и их количество влияют на жизненный прогноз пациента: если у пациента
развивается одно осложнение, например кровотечение из ВРВПиЖ, то 5-летний риск
смертности составляет 20%, если возникает любое другое осложнение (не
кровотечения из ВРВПиЖ), в основном асцит, то риск смерти увеличивается до 30%,
у пациента с любой комбинацией более двух клинических осложнений риск
летального исхода увеличивается до 88% [37, 38]. Соответственно, в задачу
исследования входило изучение возможности применения показателя ОНЛ в качестве
предиктора развития осложнений ЦП, их количества и неблагоприятных исходов
заболевания, в частности внутригоспитальной летальности. Согласно результатам
проведенного нами исследования, показатель ОНЛ доказал свою прогностическую
ценность в развитии осложнений ЦП и их количества. В частности, увеличение ОНЛ
в два раза от полученной для данного исследования нормы статистически значимо
увеличивало риск развития осложнений почти в два раза (p = 0,003), также нами
был определен пороговый уровень ОНЛ, определяющий риск развития осложнений, и
он составил 2,3. Показатель ОНЛ положительно статистически значимо коррелировал
и с количеством осложнений, увеличение ОНЛ в 2 раза было ассоциировано с увеличением
шансов развития большего количества осложнений почти в 2,5 раза (p < 0,001).
Если значение ОНЛ пациентов составляет более 2,2, то оно прогнозирует развитие
одного осложнения, если более 2,9, то оно прогнозирует развитие 2 осложнений, если
более 4, то оно прогнозирует развитие 3 осложнений, если более 6,4, то оно
прогнозирует развитие 4 осложнений, если более 8, то оно прогнозирует развитие
более 5 осложнений. В
клинической практике мы можем ориентироваться на пороговые значения данного
показателя и на дельту его увеличения, таким образом, прогнозируя клиническое
течение заболевания и его неблагоприятные исходы.
Большее количество
осложнений свидетельствует о более тяжелом течении ЦП и увеличивает риск
развития летального исхода, поэтому нами была также изучена прогностическая
ценность показателя ОНЛ в развитии летального исхода. Ранее в других
исследованиях была изучена прогностическая ценность показателя ОНЛ в развитии
летального исхода, в частности, в ряде исследований показана его
прогностическая ценность в определении краткосрочного, среднесрочного и
долгосрочного жизненного прогноза у декомпенсированным пациентов с ЦП [13–16].
В большинстве исследований прогностическая сила данного показателя в развитии
летального исхода была сопоставима со шкалой MELD, а в некоторых исследованиях даже
превосходила ее [12, 14–16, 20]. В частности, в исследовании A. Kalra et al.
изучалась прогностическая ценность ОНЛ в развитии декомпенсации и летального
исхода у пациентов с ЦП, имеющих низкий балл по шкале MELD. Было установлено,
что значение ОНЛ ≥ 4 прогнозирует декомпенсацию и летальный исход независимо от
стадии MELD и Child-Pugh [11]. В другом исследовании также была
продемонстрирована прогностическая ценность показателя ОНЛ в развитии
6-месячной, 1- и 3-летней летальности у пациентов с декомпенсированным ЦП без
развития острой печеночной недостаточности на фоне хронической, превосходящая
по своей силе шкалы MELD
и MELD-Na [13]. Согласно результатам
проведенного нами исследования показатель ОНЛ доказал свою прогностическую ценность
в развитии летального исхода. Увеличение ОНЛ в два раза было статистически
значимо ассоциировано с риском развития летального исхода почти в 2,5 раза (p <
0,001). Нами было определено и пороговое значение данного показателя в развитии
летального исхода, и оно составило 4,5. То есть повышение значения ОНЛ более
4,5, а также кратность его увеличения в 2 раза повышает риск развития
летального исхода, тем самым повышение данного показателя как в абсолютном, так
и в относительном значении повышает риск развития данного события. Согласно
результатам ранее опубликованных исследований, в некоторых из них авторами был
также определен пороговый уровень ОНЛ в прогнозировании летального исхода, это
значение варьировало в различных исследованиях от 4 до 6. Ограничением
исследований, в которых пороговое значение ОНЛ составило более 5, было в том,
что выбранные диапазоны значений ОНЛ были основаны, по всей вероятности, на
работе K.J. Halazun et al., в которой
продемонстрировано, что уровень ОНЛ ≥ 5 является независимым фактором риска
летального исхода у пациентов с колоректальным раком и метастазами в печень [39].
Также в отличие от других исследований нами впервые была изучена и доказана
прогностическая сила кратности увеличения данного показателя в прогнозировании
внутригоспитальной смертности у пациентов с ЦП.
Показатель ОНЛ служит
маркером системного воспаления, которое присуще пациентам с декомпенсированным
ЦП. К предрасполагающим факторам можно отнести синдром избыточного
бактериального роста и бактериальную транслокацию [7, 40–43]. В ответ на это
происходит активация лейкоцитов, продукция провоспалительных цитокинов (ФНО-a, ИФ-y, ИЛ-1в, ИЛ-6, 17, 18 и др.) и
снижение уровня противовоспалительных цитокинов (ТФР-в и др.) [8, 42–44].
Снижение абсолютного числа лимфоцитов у пациентов с ЦП происходит вследствие
атрофии тимуса, секверстации селезенки, снижения периферической пролиферации
лимфоцитов, трофологической недостаточности, последнее очень часто встречается
у пациентов с терминальной стадией ЦП [43]. По мере прогрессирования ЦП
происходит функциональное истощение врожденного и приобретенного звеньев
иммунитета с развитием иммунной толерантности к эндотоксинам, характеризующееся
повышением уровня провоспалительных цитокинов и снижением функциональной
активности лейкоцитов [43, 45–47].
Выводы
Значение ОНЛ более 2,3 повышает риск развития осложнений
у пациентов с ЦП, а значение ОНЛ более 4,5 – риск развития летального исхода. Результаты
проведенного исследования демонстрируют прогностическую ценность показателя ОНЛ
в развитии осложнений и летального исхода у пациентов с ЦП, что легко применимо
в клинической практике и не требует дополнительных экономических затрат.
Список литературы / References
Развернуть
D’Amico G, Garcia-Tsao G, Pagliaro L. Natural history and prognostic indicators of survival in cirrhosis: a systematic review of 118 studies. J Hepatol. 2006;44(1):217-231. https://doi.org/10.1016/j.jhep.2005.10.013.- Хазанов АИ, Некрасова НН. Усовершенствование системы Child-Puhg в целях повышения точности прогноза цирроза печени. Российский журнал гастроэнтерологии, гепатологии, колопроктологии. 2002;12(2):16-20. Режим доступа: http://elib.fesmu.ru/Article.aspx?id=89506.
- Ивашкин ВТ, Федосьина ЕА, Денежкина НВ (ред.). Резистентный асцит у больных с циррозом печени. М.: МедПресс-Информ; 2013. 80 с.
- Jalan R, Fernandez J, Wiest R, Schnabl B, Moreau R, Angeli P еt al. Bacterial infections in cirrhosis: a position statement based on the EASL Special Conference 2013. J Hepatol. 2014;60(6):1310-1324. https://doi.org/10.1016/j.jhep.2014.01.024.
- Piano S, Tonon M, Angeli P. Changes in the epidemiology and management of bacterial infections in cirrhosis. Clin Mol Hepatol. 2021;27(3):437-445. https://doi.org/10.3350/cmh.2020.0329.
- Dirchwolf M, Ruf AE. Role of systemic inflammation in cirrhosis: from pathogenesis to prognosis. World J Hepatol. 2015;7(16):1974-1981. https://doi.org/10.4254/wjh.v7.i16.1974.
- Масленников РВ, Татаркина МА, Маевская МВ, Павлов ЧС, Жаркова МС, Ивашкин ВТ. Влияние синдрома избыточного бактериального роста и системного воспаления на абдоминальную гемодинамику у больных циррозом печени. Российский журнал гастроэнтерологии, гепатологии, колопроктологии. 2017;27(4):52-61. Режим доступа: https://www.gastro-j.ru/jour/article/view/169/143.
- Jalan R, Gines P, Olson JC, Mookerjee RP, Moreau R, Garcia-Tsao G et al. Acuteon chronic liver failure. J Hepatol. 2012;57(6):1336-1348. https://doi.org/10.1016/j.jhep.2012.06.026.
- Саркарова МР, Маевская МВ. Прогностическое и диагностическое значение показателя отношения нейтрофилов к лимфоцитам у пациентов с заболеваниями желудочно-кишечного тракта и печени. Медицинский совет. 2022;16(7):60-68. https://doi.org/10.21518/2079-701X-2022-16-7-60-68.
- Луньков ВД, Маевская МВ, Цветаева ЕК, Мендез АГ, Жаркова МС, Ткаченко ПЕ, Ивашкин ВТ. Отношение нейтрофилов к лимфоцитам как предиктор неблагоприятного исхода у пациентов с декомпенсированным циррозом печени. Российский журнал гастроэнтерологии, гепатологии, колопроктологии. 2019;(1):47-61. https://doi.org/10.22416/1382-4376-2019-29-1-47-61.
- Kalra A, Wedd JP, Bambha KM, Gralla J, Golden-Mason L, Collins C et al. Neutrophil-to-lymphocyte ratio correlates with proinflammatory neutrophils and predicts death in low model for end-stage liver disease patients with cirrhosis. Liver Transpl. 2017;23(2):155-165. https://doi.org/10.1002/lt.24702.
- Lin L, Yang F, Wang Y, Su S, Su Z, Jiang X et al. Prognostic nomogram incorporating neutrophil-to-lymphocyte ratio for early mortality in decompensated liver cirrhosis. Int Immunopharmacol. 2018;56:58-64. https://doi.org/10.1016/j.intimp.2018.01.007.
- Cai YJ, Dong JJ, Dong JZ, Chen Y, Lin Z, Song M et al. A nomogram for predicting prognostic value of inflammatory response biomarkers in decompensated cirrhotic patients without acute-on-chronic liver failure. Aliment Pharmacol Ther. 2017;45(11):1413-1426. https://doi.org/10.1111/apt.14046.
- Biyik M, Ucar R, Solak Y, Gungor G, Polat I, Gaipov A et al. Blood neutrophil-to-lymphocyte ratio independently predicts survival in patients with liver cirrhosis. Eur J Gastroenterol Hepatol. 2013;25(4):435-441. https://doi.org/10.1097/MEG.0b013e32835c2af3.
- Zhang H, Sun Q, Mao W, Fan J, Ye B. Neutrophil-to-Lymphocyte Ratio Predicts Early Mortality in Patients with HBV-Related Decompensated Cirrhosis. Gastroenterol Res Pract. 2016;2016:4394650. https://doi.org/10.1155/2016/4394650.
- Zhang M, Zhang Y, Liu L, Prithweeraj M, Xu H, Wu R et al. Neutrophil-to-Lymphocyte Ratio and Albumin: New Serum Biomarkers to Predict the Prognosis of Male Alcoholic Cirrhosis Patients. Biomed Res Int. 2020;2020:7268459. https://doi.org/10.1155/2020/7268459.
- Chen L, Lou Y, Chen Y, Yang J. Prognostic value of the neutrophil-to-lymphocyte ratio in patients with acute-on-chronic liver failure. Int J Clin Pract. 2014;68(8):1034-1040. https://doi.org/10.1111/ijcp.12408.
- Fan Z, EnQiang C, Yao DL, LiBo Y, Hong L, Lang B et al. Neutrophil-lymphocyte ratio predicts short term mortality in patients with hepatitis B virus-related acute-on-chronic liver failure treated with an artificial liver support system. PLoS ONE. 2017;12(4):e0175332. https://doi.org/10.1371/journal.pone.0175332.
- Liu H, Zhang H, Wan G, Sang Y, Chang Y, Wang X, Zeng H. Neutrophil-lymphocyte ratio: a novel predictor for short-term prognosis in acute-on-chronic hepatitis B liver failure. J Viral Hepat. 2014;21(7):499-507. https://doi.org/10.1111/jvh.12160.
- Sun J, Guo H, Yu X, Zhu H, Zhang X, Yang J et al. A neutrophil-to-lymphocyte ratio-based prognostic model to predict mortality in patients with HBV-related acute-on-chronic liver failure. BMC Gastroenterol. 2021;21(1):422. https://doi.org/10.1186/s12876-021-02007-w.
- Cai J, Wang K, Han T, Jiang H. Evaluation of prognostic values of inflammationbased makers in patients with HBV-related acute-on-chronic liver failure. Medicine (Baltimore). 2018;97(46):e13324. https://doi.org/10.1097/MD.0000000000013324.
- Kwon JH, Jang JW, Kim YW, Lee SW, Nam SW, Jaegal D et al. The usefulness of C-reactive protein and neutrophil-to-lymphocyte ratio for predicting the outcome in hospitalized patients with liver cirrhosis. BMC Gastroenterol. 2015;15:146. https://doi.org/10.1186/s12876-015-0378-z.
- Cai YJ, Dong JJ, Dong JZ, Yang NB, Song M, Wang YQ et al. Neutrophil-lymphocyte ratio predicts hospital-acquired bacterial infections in decompensated cirrhosis. Clin Chim Acta. 2017;469:201-207. https://doi.org/10.1016/j.cca.2017.04.011.
- Ивашкин ВТ (ред.). Болезни печени и желчевыводящих путей. 2-е изд. М.: Издательский дом «М-Вести»; 2005. 536 с.
- Ивашкин ВТ, Маевская МВ, Жаркова МС, Жигалова СБ, Киценко ЕА, Манукьян ГВ и др. Клинические рекомендации Российского общества по изучению печени и Российской гастроэнтерологической ассоциации по диагностике и лечению фиброза и цирроза печени и их осложнений. Российский журнал гастроэнтерологии, гепатологии, колопроктологии. 2021;31(6):56-102. Режим доступа: https://www.gastro-j.ru/jour/article/view/621/420.
- Wong F, Bernardi M, Balk R, Christman B, Moreau R, Garcia-Tsao G et al. Sepsis in cirrhosis: report on the 7th meeting of the International Ascites Club. Gut. 2005;54(5):718-725. https://doi.org/10.1136/gut.2004.038679.
- Angeli P, Bernardi M, Villanueva C, Francoz C, Mookerjee RP, Trebicka J et al. EASL Clinical Practice Guidelines for the management of patients with decompensated cirrhosis. J Hepatol. 2018;69(2):406-460. https://doi.org/10.1016/j.jhep.2018.03.024.
- Montagnese S, Rautou P-E, Romero-Gómez M, Larsen FS, Shawcross DL, Thabut D et al. EASL Clinical Practice Guidelines on the management of hepatic encephalopathy. J Hepatol. 2022;77(3):807-824. https://doi.org/10.1016/j.jhep.2022.06.001.
- Баранов АА, Козлов РС, Намазова-Баранова ЛС, Цыгин АН, Вишнёва ЕА, Сергеева ТВ и др. Инфекция мочевыводящих путей у детей: клинические рекомендации. М.; 2021. 33 с. Режим доступа: https://www.pediatr-russia.ru/information/klin-rek/proekty-klinicheskikh-rekomendatsiy/ИМВП дети СПР_31.05.2021.pdf.
- Зайцев АВ, Перепанова ТС, Гвоздев МЮ, Арефьева ОА. Инфекции мочевыводящих путей. М.; 2017. Ч. 1. 26 с.
- Чучалин АГ. Пульмонология: национальное руководство. М.: ГЭОТАРМедиа; 2013. 957 с. Режим доступа: https://www.rosmedlib.ru/book/ISBN9785970437872.html.
- Гельфанд БР, Кубышкин ВА, Козлов РС, Хачатрян НН (ред.). Хирургические инфекции кожи и мягких тканей: российские национальные рекомендации. М.; 2015. 104 с. Режим доступа: https://nasci.ru/?id=3392&download=1.
- Rehm J, Samokhvalov AV, Shield KD. Global burden of alcoholic liver diseases. J Hepatol. 2013;59(1):160-168. https://doi.org/10.1016/j.jhep.2013.03.007.
- Moreau R, Jalan R, Gines P, Pavesi M, Angeli P, Cordoba J et al. Acute-on-chronic liver failure is a distinct syndrome that develops in patients with acute decompensation of cirrhosis. Gastroenterology. 2013;144(7):1426-1437.e14379. https://doi.org/10.1053/j.gastro.2013.02.042.
- Ахкубекова ЗА, Боялиева ШТ, Гаева МТ, Канкулова ЗВ, Муртазова ЛА, Урусова КА и др. Клинико-демографическая характеристика больных циррозом печени: региональные особенности. Трудный пациент. 2020;18(12);47-49. https://doi.org/10.24411/2074-1995-2020-10084.
- Sahani S, Das D. Neutrophil to Lymphocyte Ratio (NLR) and its Correlation with Child Turcotte Pugh (CTP) Score in Prediciting Severity of Decompensated Liver Cirrhosis. J Assoc Physicians India. 2022;70(4):11-12. Available at: https://pubmed.ncbi.nlm.nih.gov/35443530.
- D’Amico G, Morabito A, D’Amico M, Pasta L, Malizia G, Rebora P, Valsecchi MG. New concepts on the clinical course and stratification of compensated and decompensated cirrhosis. Hepatol Int. 2018;12(1):34-43. https://doi.org/10.1007/s12072-017-9808-z.
- Tonon M, D’Ambrosio R, Calvino V, Tosetti G, Barone A, Incicco S et al. A new clinical and prognostic characterization of the patterns of decompensation of cirrhosis. J Hepatol. 2024;80(4):603-609. https://doi.org/10.1016/j.jhep.2023.12.005.
- Halazun KJ, Aldoori A, Malik HZ, Al-Mukhtar A, Prasad KR, Toogood GJ, Lodge JP. Elevated preoperative neutrophil to lymphocyte ratio predicts survival following hepatic resection for colorectal liver metastases. Eur J Surg Oncol. 2008;34(1):55-60. https://doi.org/10.1016/j.ejso.2007.02.014.
- Жаркова МС, Маевская МВ, Ивашкин ВТ. Влияние синдрома избыточного бактериального роста и бактериальной транслокации на течение заболевания у больных циррозом печени. Российский журнал гастроэнтерологии, гепатологии, колопроктологии. 2012;22(5):56-63. Режим доступа: https://www.gastro-j.ru/jour/article/view/169/143.
- Arroyo V, García-Martinez R, Salvatella X. Human serum albumin, systemic inflammation, and cirrhosis. J Hepatol. 2014;61(2):396-407. https://doi.org/10.1016/j.jhep.2014.04.012.
- Bruns T, Zimmermann HW, Stallmach A. Risk factors and outcome of bacterial infections in cirrhosis. World J Gastroenterol. 2014;20(10):2542-2554. https://doi.org/10.3748/wjg.v20.i10.2542.
- Albillos A, Lario M, Álvarez-Mon M. Cirrhosis-associated immune dysfunction: distinctive features and clinical relevance. J Hepatol. 2014;61(6):1385-1396. https://doi.org/10.1016/j.jhep.2014.08.010.
- Attar BM, Moore CM, George M, Ion-Nedelcu N, Turbay R, Zachariah A et al. Procalcitonin, and cytokines document a dynamic inflammatory state in non-infected cirrhotic patients with ascites. World J Gastroenterol. 2014;20(9):2374-2382. https://doi.org/10.3748/wjg.v20.i9.2374.
- Sipeki N, Antal-Szalmas P, Lakatos PL, Papp M. Immune dysfunction in cirrhosis. World J Gastroenterol. 2014;20(10):2564-2577. https://doi.org/10.3748/wjg.v20.i10.2564.
- Tiegs G, Lohse AW. Immune tolerance: what is unique about the liver. J Autoimmun. 2010;34(1):1-6. https://doi.org/10.1016/j.jaut.2009.08.008.
- Wasmuth HE, Kunz D, Yagmur E, Timmer-StranghÖner A, Vidacek D, Siewert E et al. Patients with acute on chronic liver failure display “sepsis-like” immune paralysis. J Hepatol. 2005;42(2):195-201. https://doi.org/10.1016/j.jhep.2004.10.019.
ИМЕЮТСЯ ПРОТИВОПОКАЗАНИЯ. ПЕРЕД ПРИМЕНЕНИЕМ НЕОБХОДИМО ОЗНАКОМИТЬСЯ С ИНСТРУКЦИЕЙ ИЛИ ПРОКОНСУЛЬТИРОВАТЬСЯ СО СПЕЦИАЛИСТОМ



 1
1 2
2 3
3 4
4


Комментарии (0)