Журнал "Медицинский совет" № 7/2024
DOI: 10.21518/ms2024-070
А.В. Андрианов1, https://orcid.org/0000-0002-1355-813X
М.В. Дроздова1, https://orcid.org/0000-0001-8883-498X
С.И. Алексеенко1,2,3, https://orcid.org/0000-0002-3377-8711
А.А. Васильева1, https://orcid.org/0009-0000-1168-1786
Д.В. Спичак2
1 Санкт- Петербургский научно-исследовательский институт уха, горла, носа и речи; 190013, Россия, Санкт- Петербург, ул. Бронницкая, д. 9
2 Детский городской многопрофильный клинический центр высоких медицинских технологий имени К.А. Раухфуса; 193036, Россия, Санкт-Петербург, Лиговский проспект, д. 8 3 Северо-Западный государственный медицинский университет имени И.И. Мечникова; 191015, Россия, Санкт-Петербург, ул. Кирочная, д. 41
Заболевания носа, околоносовых пазух и верхних дыхательных путей занимают лидирующее место в структуре острой патологии у детей любых возрастов. Это касается и аденотонзиллярной проблемы у детей. Онкологические заболевания у детей встречаются достаточно редко, особенно локализующиеся в лор-органах. Необходимо помнить, что под видом острой лор-патологии и аденотонзиллярной проблемы могут скрываться и достаточно редкие, в т. ч. онкологические заболевания. Жалоба на затруднение носового дыхания может быть единственным проявлением этой патологии. Задача врача выявить онкологическую патологию на максимально раннем этапе. Основными методами для проведения дифференциальной диагностики являются рентгенологическое и эндоскопическое исследования вне зависимости от возраста. Нейрофиброматоз (НФ) – наследственное злокачественное онкологическое заболевание. В этом случае нарушается формирование эктодермальных и мезодермальных систем. Относится к факоматозам. Поражается чаще кожа, нервная и костная системы. Характерно формирование развития злокачественных новообразований. Заболевание редкое, но приводит к значительной онкологической нагрузке на нервную систему более, чем любое другое неопластическое заболевание, в связи с этим опухолевые образования могут иметь различную локализацию и клинические проявления. Заболевание поражает несколько систем с кожными, неврологическими и ортопедическими проявлениями, которые приводят к инвалидизации или смерти пациента. Целью нашего исследования явилась демонстрация редкого онкологического заболевания – нейрофиброматоза, первыми проявлениями которого была манифестация в лор-органах у ребенка 6 лет с отягощенным семейным анамнезом. Интерес представленного клинического случая заключается в редкой локализации нейрофибромы с локализацией в структурах шеи с вовлечением глотки, гортани, средостения, сосудов шеи.
Для цитирования: Андрианов АВ, Дроздова МВ, Алексеенко СИ, Васильева АА, Спичак ДВ. Редкое онкологическое заболевание у ребенка с манифестацией в лор-органах. Медицинский Совет. 2024;(7):154-159. https://doi.org/10.21518/ms2024-070
Конфликт интересов: автор заявляет об отсутствии конфликта интересов.
A rare oncological disease in a child with manifestation in the ENT organs
Aleksei V. Andrianov1, https://orcid.org/0000-0002-1355-813X
Marina V. Drozdova1, https://orcid.org/0000-0001-8883-498X
Svetlana I. Aleksejenko1,2,3, https://orcid.org/0000-0002-3377-8711
Anastasia A. Vasilyeva1, https://orcid.org/0009-0000-1168-1786
Dmitrу V. Spichak2
1 Saint Petersburg Research Institute of Ear, Throat, Nose and Speech; 9, Bronnitskaya St., St Petersburg, 190013, Russia
2 Children's City Multidisciplinary Clinical Center of High Medical Technologies named after K.A. Rauhfus; 8, Ligovsky Ave., St Petersburg, 193036, Russia
3 North-Western State Medical University named after I.I. Mechnikov; 41, Kirochnaya St., St Petersburg, 191015, Russia
Diseases of the nose, paranasal sinuses and upper respiratory tract occupy a leading place in the structure of acute pathology in children of all ages. This also applies to adenotonsillar problems in children. Oncological diseases in children are quite rare, especially those localized in the ENT organs. It must be remembered that under the guise of acute ENT pathology and adenotonsillar problems, quite rare diseases, including cancer, can be hidden. A complaint of difficulty in nasal breathing may be the only manifestation of this pathology. The doctor’s task is to identify cancer pathology at the earliest possible stage. The main methods for differential diagnosis are x-ray and endoscopic examination, regardless of age. Neurofibromatosis (NF) is a group of systemic diseases that are inherited. Refers to phakomatoses. Features include disturbances in the formation of systems of ectodermal and mesodermal origin. The skin, nervous and skeletal systems are most often affected. The formation of the development of malignant neoplasms is characteristic. The disease is rare but results in a greater cancer burden on the nervous system than any other neoplastic disease. In this regard, tumor formations may have different localization and clinical manifestations. The disease affects multiple systems with cutaneous, neurological and orthopedic manifestations that lead to disability or mortality of the patient. The purpose of our study was to demonstrate a rare oncological disease – neurofibromatosis, the first manifestations of which were manifestations in the ENT organs of a 6-year-old child with a family history. The interest of the presented clinical case lies in the rare localization of neurofibroma with localization in the structures of the neck with the involvement of the pharynx, larynx, mediastinum, and neck vessels.
For citation: Andrianov AV, Drozdova MV, Alekseenko SI, Vasilyeva AA, Spichak DY. A rare oncological disease in a child with manifestation in the ENT organs. Meditsinskiy sovet = Medical Council. 2024;(7):154-159. (In Russ.) https://doi.org/10.21518/ms2024-070
Conflict of interest: the author declares no conflict of interest.
Введение
Заболевания верхних дыхательных путей могут быть достаточно разнообразными [1, 2]. Патология лор-органов занимает ведущее место при заболеваниях верхних дыхательных путей у детей [3]. Детские отоларингологи и педиатры ежедневно сталкиваются с данной патологией, для многих врачей это стало рутиной. Онкологические заболевания, локализующиеся в лор-органах у детей, встречаются достаточно редко [4].
Необходимо помнить, что под рутинным заболеванием со стороны носоглотки, глотки, околоносовых пазух у детей может скрываться тяжелая онкологическая патология [5]. Несвоевременная диагностика этой патологии может иметь печальные последствия для пациента [6–9].
Согласно данным литературы, нейрофиброматоз (НФ) – наследственное злокачественное онкологическое заболевание. В этом случае нарушается формирование эктодермальных и мезодермальных систем. Относится к факоматозам. Поражается чаще кожа, нервная и костная системы. Характерно формирование злокачественных новообразований [10]. Заболевание редкое, но приводит к значительной онкологической нагрузке на нервную систему более, чем любое другое неопластическое заболевание [11], в связи с этим опухолевые образования могут иметь различную локализацию и клинические проявления.
Заболевание поражает несколько систем с кожными, неврологическими и ортопедическими проявлениями, которые приводят к инвалидизации или смерти пациента [5].
Нейрофиброматоз впервые был описан в 80-е годы XIX в. несколькими учеными. Среди них – Фридрих фон Реклингхаузен, который являлся учеником Рудольфа Вирхова, описал это заболевание в 1882 г. [12].
По данным мировой литературы, нейрофиброматоз включает в себя нейрофиброматоз 1-го и 2-го типов (НФ1, НФ2) и шванноматоз [13, 14].
Заболеваемость НФ1 при рождении составляет от 1 на 2 699 до 1 на 3 000 [15, 16], а распространенность – 1 на 4 560 [17]. Для НФ2 заболеваемость при рождении составляет 1 на 27 956, а распространенность – 1 на 50 000, а для шванноматоза – 1 на 68 956 при рождении и распространенность 1 на 126 000. НФ1 является аутосомно-доминантным заболеванием. Частота возникновения не зависит от пола [18, 19].
Патофизиологические исследования показали, что ген НФ1 ингибирует белки-промоторы, такие как ras-протеины, что является регулятором динамического контроля роста клеток, а ген НФ1 является важным геном-супрессором онкологического роста для 30% клеток организма человека, прежде всего нейроэктодермального происхождения, а их развитие регулируется системой ras-протеинов. В случае мутации происходит изменение инактивирующих белков промоутеров, что провоцирует активный нерегулируемый рост клетки [20].
Ген НФ2 (22q11.2) был впервые выявлен в 1993 г. Этот ген кодирует белок-супрессор опухоли merlin. Отсутствие или потеря merlin запускает начало активации пролиферативных сигнальных путей за счет модуляции Ras. Это тоже начинает нерегулируемый рост клетки.
Патогномоничным для НФ2 является образование шванномы (также известной как невринома) на обоих преддверно-улитковых нервах [16]. При шванноматозе в опухолевой ткани могут быть обнаружены различные мутации НФ2. Это состояние определяется наличием множественных шванном без каких-либо других признаков НФ2 (двусторонние шванномы вестибулярного нерва, субкапсулярная катаракта, мутация НФ2 в крови).
Нейрофиброматоз I и II типов – генетические заболевания. Эти заболевания одинаково часто встречаются у мужчин и женщин вне зависимости от расы. Их локусы находятся соответственно на хромосомах 17q11.2 и 22q12.2 [19]. Эти гены кодируют образование супрессоров опухолевого роста, что помогает регулировать рост клеток. В случае нарушения в определенных хромосомах запускается механизм развития доброкачественного новообразования как результат нарушения равновесия [20].
При нейрофиброматозе характерно присутствие пигментных пятен с различной локализацией на коже, а также изменения костной системы, в т. ч. поражение и разрушение различных суставов [20]. Сочетание клиники нейрофиброматозов первых двух типов (I и II тип) формирует нейрофиброматоза III типа [20]. При нейрофиброматозе IV типа отмечается выраженная кожная пигментация по типу «кофе с молоком» [20]. V сегментарный тип нейрофиброматоза характеризуется поражением одной области тела или органа [20]. При VI типе проявляются только кожные пятна. Более поздние клинические проявления и изолированная нейрофибросаркома наблюдаются при VII типе нейрофиброматоза [20]. К смешанной группе следует отнести VIII тип заболевания [20].
Однако, согласно современным представлениям, все типы фиброматозов следует отнести к проявлениям заболевания I типа. Исключение составляют заболевания V типа [20].
По данным мировой литературы, нейрофиброматоз включает в себя нейрофиброматоз 1-го и 2-го типов (НФ1, НФ2) и шванноматоз [17].
Диагностические критерии нейрофиброматоза разработаны рядом авторов, которые базируются на клинических данных, генетических тестах (табл. 1).
Таблица 1. Диагностические критерии нейрофиброматоза
Нейрофиброматоз 1-го типа (НФ1) [19, 20] | Нейрофиброматоз 2-го типа (НФ2) [21] | Шванноматоз |
Два или более из следующих критериев | ||
>6 пятен цвета кофе с молоком (>5 мм до полового созревания, >15 мм после полового созревания) >2 нейрофибром или >1 плексиформной нейрофибромы Подмышечные или паховые веснушки >2 узелков Лиша (гамартомы радужки) Глиома зрительного нерва Типичные костные изменения (дисплазия клиновидной кости, истончение кортикального слоя длинных костей (с псевдоартрозом или без него) Родственник первой степени родства с НФ1 | Определенные: двусторонние шванномы ВШ или НФ2 у родственника первой степени родства и односторонняя ВШ и возраст < 30 или два из следующих: менингиома, глиома, шваннома, ювенильное помутнение задней линзы/ювенильная корковая катаракта Возможно или вероятно: Односторонний ВШ и возраст < 30 лет и хотя бы один из следующих признаков: менингиома, глиома, шваннома, ювенильное помутнение задней линзы/ювенильная корковая катаракта >2 менингиом и ВШ и возраст < 30 лет или один из следующих признаков: глиома, шваннома, ювенильное помутнение задней линзы/ювенильная корковая катаракта | Определенно: возраст >30 лет и >2 невнутридермальных шванном, из которых по крайней мере одна была подтверждена гистологически, и нет признаков ВШ на МРТ высокого разрешения, и нет конституциональной мутации НФ2 или 1 гистологически подтвержденная невестибулярная шваннома и первая степень родственника, который соответствует вышеуказанным критериям Возможные: возраст < 30 и 2 некожные шванномы, из которых по крайней мере одна была подтверждена гистологически, и нет признаков ВШ на МРТ высокого разрешения, и нет конституциональной мутации НФ2 или возраст> 45 и > 2 некожных шванном, из которых по крайней мере одна подтверждена гистологически, и отсутствие проявлений дисфункции восьмого черепного нерва и отсутствие конституциональной мутации NF2 или рентгенологические признаки невестибулярной шванномы и родственник первой степени родства, который соответствует критериям определенного шванноматоза |
Генетические тесты [1]: анализ крови на конституциональные мутации и анализ опухоли (при наличии опухолевого материала, фиксированного или замороженного) на соматические мутации (мозаика) | ||
Анализ гена МР1 | Анализ гена МР2 | Анализ гена МР2 – SMARCВ1/1N11,LZTR1 |
ВШ – вестибулярный нерв.
В табл. 2 приводятся основные проявления НФ1, которые поражают многие системы организма [21].
Таблица 2. Частота и возраст появления основных клинических проявлений нейрофиброматоза 1-го типа
Клинические проявления | Частота (%) | Возраст начала |
Патчи «кофе с молоком» | >99 | От рождения до 12 лет |
Веснушки в складках кожи | 35 | От 3 лет до подросткового возраста |
Узелки Лиша | 90–95 | >3 года |
Кожные нейрофибромы | >99 | >7 лет (обычно поздний подростковый возраст) |
Плексиформные нейрофибромы | 30 (видимый) 50 (на изображении) | От рождения до 13 лет |
Деформирующие лицевые плексиформные нейрофибромы | 3–5 | От рождения до 5 лет |
Злокачественная опухоль оболочек периферических нервов | 2–5 (пожизненный риск 3–13%) | 5–75 лет |
Сколиоз | 10 | От рождения до 13 лет |
Сколиоз, требующий хирургического вмешательства | 5 | От рождения до 13 лет |
Ложный сустав большеберцовой кости | 2 | От рождения до 3 лет |
Стеноз почечной артерии | 2 | На всю жизнь |
Феохромоцитома | 2 | >10 лет |
Тяжелые когнитивные нарушения (<70) | 4–3 | Рождение |
Проблемы с обучением | 30–60 | Рождение |
Эпилепсия | 6–7 | На всю жизнь |
Глиома зрительного пути | 15 (только 5% с симптомами) | От рождения до 7 лет (до 30 лет) |
Церебральные глиомы | 2–3 | На всю жизнь |
Дисплазия крыльев клиновидной кости | <1 | Врожденный |
Стеноз водопровода | 1,5 | На всю жизнь |
Таким образом, НФ1 может проявляется поражением многих систем организма [22, 23]. По данным мировой литературы, нам удалось найти лишь небольшое число случаев нейрофиброматоза в практике врача-оториноларинголога с описанием пациентов с затруднением носового дыхания и ночным апноэ [22–27].
В данной статье приведен клинический пример, где онкологическое заболевание скрывалось под видом аденотонзиллярной проблемы [28].
Целью нашего исследования было продемонстрировать редкое онкологическое заболевание, первыми проявлениями которого была манифестация в лор-органах у ребенка [28, 29].
Клинический случай
В лор-отделенние СПБ ГМКЦ ВМТ им. К.А. Раухфуса в апреле 2021 г. поступил ребенок Л. 6 лет с жалобами на частые респираторные заболевания, затруднение носового дыхания, храп. Из анамнеза известно, что ребенок болен с начала 2021 г., наблюдался в поликлинике по месту жительства. Направлен в лор-стационар с диагнозом «Гипертрофия небных миндалин 2-й степени, гипертрофия глоточной миндалины 3-й степени» для проведения плановой аденотонзиллотомии. При поступлении в стационар состояние ребенка удовлетворительное. Из анамнеза известно, что ребенок развивался по возрасту, на диспансерном учете не состоит. При осмотре выявлены гипертрофия глоточной миндалины 2–3-й степени, гипертрофия небных миндалин 2-й степени, при фарингоскопии выраженная асимметрия глотки за счет инфильтрации боковой стенки глотки. Хронических заболеваний нет. При осмотре у ребенка выявлены множественные пятна кофейного цвета на коже туловища, конечностей. Наследственность отягощена – у отца ребенка нейрофиброматоз I типа.
Учитывая асимметрию задней стенки глотки слева, множественные пятна на коже туловища, отягощенную наследственность по линии отца, назначена компьютерная томография органов шеи и средостения, МРТ головного мозга с контрастом.
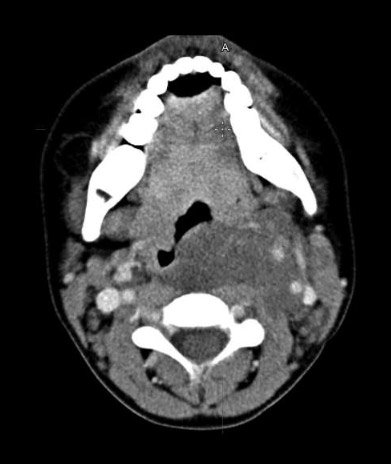
По результатам КТ (рис.): КТ-картина распространения опухолевых масс глотки слева на мягкие ткани шеи с инфильтрацией левой доли щитовидной железы, периваскулярным распространением на ретрофарингеальное, висцеральное, каротидное пространства шеи, преимущественно слева, с прорастанием кольца трахеи по левой окружности. Метастазы в лимфатические узлы шеи Ia, IIa групп.
Рисунок. КТ шеи в аксиальной проекции, контрастное усиление
По данным МРТ: МР-признаки образования левого парафарингеального пространства с распространением в ретрофарингеальное, висцеральное, каротидное, заднее шейное пространства, преимущественно слева с прорастанием кольца трахеи по левой полуокружности, с вовлечением общей сонной артерии, внутренней сонной артерии, наружной сонной артерии, позвоночной артерии. Метастазы в л/у шеи Iа, IIа групп. МР- признаки образования слева на уровне сегмента 5–6 грудных позвонков с распространением в мягкие ткани спины.
Ребенку была выполнена биопсия окологлоточного пространства слева под эндотрахеальным наркозом. По данным патологоанатомического заключения – плексиформная нейрофиброма. Ребенок консультирован онкологом, установлен диагноз «Плексиформная нейрофиброма боковой стенки глотки слева, нейрофиброматоз I типа». Ребенок выписан из стационара и направлен к онкологу для решения вопроса о проведении противоопухолевой терапии. Проведено несколько курсов противоопухолевой терапии ингибиторами протеинкиназы.
Ребенок наблюдается и проходит лечение у онкологов. Находится на диспансерном наблюдение у лор-врача по месту жительства. При повторном МРТ в апреле 2023 г.: МР- признаки опухолевого образования, исходящего от уровня левой небной миндалины, распространяется каудально в парафарингеальном пространстве, ретрофарингеальном, заглоточном, каротидном пространствах. Оттесняет преддверие гортани вправо, с признаками стеноза левого грушевидного кармана гортани на протяжении, прилежит и оттесняет влево щитоподъязычную мышцу, на уровне С7 и С6 определяется инвазия кольца трахеи с пролабированием в просвет трахеи. Общий размер образования – 57/20/28 мм. Аденоиды 1–2-й ст. Слева определяются «пакеты» увеличенных лимфоузлов размерами до 15/10/23 мм, справа – 13/12/15 мм.
Заключение
Интерес представленного клинического случая заключается в редкой локализации нейрофибромы с локализацией в структурах шеи с вовлечением глотки, гортани, средостения, сосудов шеи. Несмотря на отягощенный семейный анамнез, заболевание выявлено на этапе, когда опухолевый процесс имел достаточно выраженное распространение. Нейрофиброматоз был заподозрен лор-врачом при госпитализации для проведения плановой аденотонзиллотомии.
Необходимо помнить о важности сбора анамнеза, в т. ч. семейного: у отца данного ребенка был нейрофиброматоз. Также необходимо помнить о важности общего осмотра ребенка – у данного пациента имелись множественные пятна цвета «кофе с молоком» на коже туловища, конечностей, которые ранее не были выявлены специалистами на догоспитальном этапе.
Развернуть
- Киселев АС, Вавилова АА. Редкие заболевания в практике поликлинического оториноларинголога. Некоторые аспекты диагностики. Российская оториноларингология. 2022;119(4):113-122. https://doi.org/10.18692/1810-4800-2022-4-113-122.
- Туриева ВВ, Кокорина ОВ, Ачба РР, Самойлов АА, Селина ЕВ, Дворянчиков ВВ. Множественные остеомы околоносовых пазух. Российская оториноларингология. 2022;21(6):126-132. https://doi.org/10.18692/1810-4800-2022-6-126-132.
- Харина ДВ. Сравнительная характеристика заболеваемости по обращаемости детей в возрасте от 0 до 3 лет, посещающих и не посещающих детские дошкольные учреждения. Международный журнал прикладных и фундаментальных исследований. 2018;11(1):80-84. Режим доступа: https://applied-research.ru/ru/article/view?id=12453.
- Крюков АИ, Носуля ЕВ, Ким ИА, Перич Б. Доброкачественные опухоли и опухолеподобные заболевания синоназальной области у детей. Российская ринология. 2019;27(1):41-48. https://doi.org/10.17116/rosrino20192701141.
- Чекан ВЛ, Шулепова ЭА, Тишкевич ЕС. Случай врожденной нейрофибромы носа. Оториноларингология. Восточная Европа. 2023;13(2):241-248. https://doi.org/10.34883/PI.2023.13.2.037.
- Богомильский МР, Баранов КК, Котова ЕН, Вязьменов ЭО. Синоназальная фибромиксома у ребенка. Российская оториноларингология. 2021;20(5):82-87. https://doi.org/10.18692/1810-4800-2021-5-82-87.
- Larson J, Rutledge R, Hunnell L, Choi D, Kellogg R, Naran S. Nasal Embryonal Rhabdomyosarcoma in the Pediatric Population: Literature Review and Report of Midline Presentation. Plast Reconstr Surg Glob Open. 2021;9(4):e3534. https://doi.org/10.1097/GOX.0000000000003534.
- Alomar K, Alhajress R, Alsheikh A, Aljurayyad R, Alballaa A, Arafah M. Pediatric Patient with Rhabdomyosarcoma Involving Temporal Bone: Case Report and Overview of Recent Cases. Am J Case Rep. 2022;23:e937307. https://doi.org/10.12659/AJCR.937307.
- Lupoli B, Mira B, Miura C, Valera E, Faria F, Boasquevisque G, Pereira V. Pediatric laryngeal embryonal rhabdomyosarcoma. Braz J Otorhinolaryngol. 2023;89(5):101291. https://doi.org/10.1016/j.bjorl.2023.101291.
- Слесаренко НА, Моррисон АВ, Марченко ВМ. Нейрофиброматоз в практике дерматолога. Саратовский научномедицинский журнал. 2018;(4):760-763. Режим доступа: https://ssmj.ru/en/2018/4/760.
- Ferner R, Bakker A, Elgersma Y, Evans D, Giovannini M, Legius E. From Process to Progress - 2017 International Conference on Neurofibromatosis 1, Neurofibromatosis 2 and Schwannomatosis. Am J Med Genet A. 2019;179(6):1098-1106. https://doi.org/10.1002/ajmg.a.61112.
- Ferner R, Huson S, Thomas N, Moss C, Willshaw H, Evans D et al. Guidelines for the diagnosis and management of individuals with neurofibromatosis 1. J Med Genet. 2007;44(2):81-88. https://doi.org/10.1136/jmg.2006.045906.
- Farschtschi S, Mautner V, Lawson McLean A, Schulz A, Friedrich R, Rosahl S. The Neurofibromatoses. Dtsch Arztebl Int. 2020;117(20):354-360. https://doi.org/10.3238/arztebl.2020.0354.
- Полатова ДШ, Савкин АВ, Асамединов HК. Клинические и молекулярные особенности нейрофиброматоза 1-го и 2-го типов: обзор литературы. Саркомы костей, мягких тканей и опухоли кожи. 2022;14(3):33-41. https://doi.org/10.17650/2219-4614-2022-14-3-33-41.
- Miller D, Freedenberg D, Schorry E, Ullrich N, Viskochil D, Korf B. Health Supervision for Children With Neurofibromatosis Type 1. Pediatrics. 2019;143(5):e20190660. https://doi.org/10.1542/peds.2019-0660.
- Liu B, Wang W, Bi J, Huo R. A Rare Case Report of Neonatal Neurofibromatosis Type 1 Presented with Giant Faciocervical Mass and Complicated with HIE. Int Med Case Rep J. 2023;16:833-839. https://doi.org/10.2147/IMCRJ.S446981.
- Макашова ЕС, Карандашева КО, Золотова СВ. Нейрофиброматоз: анализ клинических случаев и новые диагностические критерии. Нервномышечные болезни. 2022;12(1):39-48. https://doi.org/10.17650/2222-8721-2022-12-1-39-48.
- Мустафин РН, Бермишева МА, Валиев РР, Хуснутдинова ЭК. Нейрофиброматоз 1-го типа: результаты собственного исследования (Республика Башкортостан). Успехи молекулярной онкологии. 2021;8(1):17-25. https://doi.org/10.17650/2313-805X-2021-8-1-17-25.
- Короленкова МВ, Старикова НВ, Базиев АА. Стоматологические проявления нейрофиброматоза I типа у детей и подростков. Стоматология. 2020;99(2):85-90. https://doi.org/10.17116/stomat20209902185.
- Чистый АГ. Генные болезни. Минск: БГМУ; 2021. 31 с.
- Blakeley J, Plotkin S. Therapeutic advances for the tumors associated with neurofibromatosis type 1, type 2, and schwannomatosis. Neuro Oncol. 2016;18(5):624-638. https://doi.org/10.1093/neuonc/nov200.
- Bergqvist C, Servy A, Valeyrie-Allanore L, Ferkal S, Combemale P, Wolkenstein P. Neurofibromatosis 1 French national guidelines based on an extensive literature review since 1966. Orphanet J Rare Dis. 2020;15(1):37. https://doi.org/10.1186/s13023-020-1310-3.
- Gugel I, Grimm F, Teuber C. Presenting symptoms in children with neurofibromatosis type 2. Childs Nerv Syst. 2020;36(10):2463-2470. https://doi.org/10.1007/s00381-020-04729-w.
- Hutnik R, Chen P, Mortensen M. A solitary supraglottic neurofibroma presenting with obstructive sleep apnea in an adolescent. J Clin Sleep Med. 2020;16(4):635-638. https://doi.org/10.5664/jcsm.8290.
- Setabutr D, Perez M, Truong M, Senders C, Rubinstein B. Neurofibromatosis of the larynx causing stridor and sleep apnea. Am J Otolaryngol. 2014;35(5):631-635. https://doi.org/10.1016/j.amjoto.2014.04.009.
- Chinn S, Collar R, McHugh J, Hogikyan N, Thorne M. Pediatric laryngeal neurofibroma: case report and review of the literature. Int J Pediatr Otorhinolaryngol. 2014;78(1):142-147. https://doi.org/10.1016/j.ijporl.2013.10.047.
- Li Q, Pan H, Li L, Cao J. Malignant peripheral nerve sheath tumor of the nasal cavity and nasopharynx in a child: A case report. Medicine (Baltimore). 2019;98(4):e14223. https://doi.org/10.1097/md.0000000000014223.
- Griepp D, Soleiman A, Kurien L, Adukuzhiyil J, Sajan A. When a stuffy nose won’t go away: Rhabdomyosarcoma masquerading as adenoiditis. Radiology Case Reports. 2021;16(2):334-337. https://doi.org/10.1016/j.radcr.2020.11.040.
- Xu H, Zheng Y, Pu S, Zhang M, Li X. Case report of the substantial nasal mass in children and literature review. Lin Chuang Er Bi Yan Hou Tou Jing Wai Ke Za Zhi. 2022;36(8):636-638. (In Chin.) https://doi.org/10.13201/j.issn.2096-7993.2022.08.014.
Фото: Shutterstoсk/FOTODOM



 1
1 2
2 3
3 4
4


Комментарии (0)