Ревматические заболевания - одна из главных проблем людей, перешагнувших 50-летний возрастной рубеж.
- Евгений Львович, вы - президент Общероссийской общественной организации «Ассоциация ревматологов России», главный внештатный специалист-ревматолог Минздрава России, президент Лиги Евразийских ревматологов (LEAR). А ваша мама, академик В.А. Насонова, - одна из основательниц отечественной ревматологической школы. Наверное, ваш путь в медицину был предопределен с детства?
- Нет, были варианты. Сначала я увлекался футболом и собирался поступать в Институт физкультуры. Потом, класса с девятого, мечтал об Институте международных отношений. Но победила все же медицина. На стадии подготовки в вуз влюбился в генетику, а на третьем курсе открыл для себя иммунологию. Ревматические заболевания - самые яркие с точки зрения иммунной системы.
- Иммунология - до сих пор во многом закрытая книга...
- Сейчас в этой науке наблюдается колоссальный прогресс. Все мы хотим жить долго и не болеть. Так вот в ближайшее время биологи и иммунологи, вполне вероятно, создадут возможность жить до 100-120 лет.
А если говорить по нашим заболеваниям... Продолжительность жизни у тяжелых больных, которые раньше довольно быстро умирали, сейчас существенно выросла - годы, десятилетия. И качество жизни очень высокое. Я считаю, что все это благодаря успехам иммунологии.
- Медицина, в том числе и ревматология, неоднократно переживала «революции», связанные с открытием новых препаратов.
- Огромные сдвиги в лечении ревматоидного артрита произошли после появления генно-инженерных биологических средств, которые целенаправленно воздействуют на различные мишени - клетки и рецепторы, ведущие к развитию воспалительных процессов. В этом ряду принципиально новый препарат «Тоцилизумаб» («Актемра») стал настоящим прорывом.
Вообще ревматические заболевания насчитывают более 100 нозологических форм и занимают третье место по инвалидизации после кардиологических заболеваний и онкологии. Только по ревматоидному артриту ежегодно инвалидность получают 80 тысяч больных, половина из них относится к дееспособному возрасту.
- Такое лечение - каждодневный, кропотливый труд. Всегда ли пациенты к этому готовы?
- Увы, не всегда. Есть такая общемировая проблема - приверженность к лечению. Оказывается, половина больных не выполняет рекомендации врачей. Это не только у нас, по всем заболеваниям и во всех странах мира. Причины - врач не может, не хочет или не умеет объяснить пациенту, почему лечение должно быть именно таким. Отсюда низкое доверие к доктору. А ведь в основе современных рекомендаций по лечению ревматических заболеваний лежит один пункт - взаимодействие врача и пациента. Если пациент не поверит, что ему это нужно, толку от назначений не будет.
- Какими препаратами кроме «Тоцилизумаба» располагает отечественная ревматология?
- У нас их сегодня десять. И вот что тут важно. Эти препараты разрабатывались специально для лечения ревматических болезней, до этого таких лекарств не было. В начале 90-х годов прошлого века вдруг поняли, что ревматические заболевания социально значимы. И тогда крупнейшие компании мира вложили колоссальные деньги, миллиарды долларов, в создание лекарств для лечения таких болезней, как ревматоидный артрит, спондилоартрит, системная красная волчанка. Эти лекарства очень эффективны, но, повторюсь, более всего на ранней стадии заболеваний.
- А что сейчас с их доступностью?
- Закупки остались на прежнем уровне, но этого уже недостаточно. На сегодня наши препараты получают до 10 процентов нуждающихся. Вот мне сейчас прислали отчет по регионам. Лечение получают, скажем, 500 человек. Хорошо. Но ведь появляются новые, их не становится меньше. Мы ищем выход. Скажем, можем назначить генно-инженерные биологические препараты, а потом, добившись ремиссии, поддерживать ее, используя менее дорогостоящие методы лечения. Пациенты, которые получают такую поддерживающую терапию, неплохо себя чувствуют. Но что делать с остальными? На них не хватает средств.
- Действительно, что же делать? Сейчас много говорят об импортозамещении...
- Если бы мне такой вопрос задали несколько лет назад, я бы только посмеялся. Был уверен, что такое невозможно. Исходил из того, что за каждым лекарством стоят колоссальные, многолетние финансовые вложения, и не мог представить, как это вдруг ни с того ни с сего вдруг прорастет наша современная фармпромышленность, которая почти полностью была разрушена.
Но оказалось, что я не прав. У нас существует несколько производств, которые смогли адаптировать самый лучший международный опыт. Это, например, компания «Биокад». Наш институт и эта компания замечательно сотрудничают. Мы патриоты и очень хотим гордиться своей страной. С западными компаниями тоже сотрудничаем, но здесь другой уровень отношений, больше похожий на дружбу по интересам, это совместная научная работа.
- Евгений Львович, известно, что специалистов не хватает, терапевты часто ошибаются. На что человеку обратить внимание, чтобы не упустить болезнь?
- Я бы назвал два основных момента.
Первое - боли в кистях. Чаще всего они связаны с остеоартритом, особенно у людей после 50 лет. Если боли в кистях и припухлость симметричная плюс феномен скованности по утрам появляются у молодых людей, это очень похоже на дебют ревматоидного артрита. А это, повторюсь, сейчас основное ревматическое заболевание, протекающее очень тяжело.
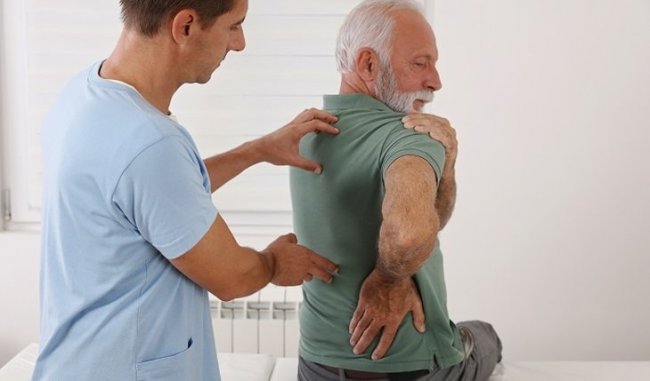
Второе - боли в спине. У подавляющего большинства людей хотя бы раз в жизни болела спина. Но если эти боли появляются внезапно, особенно у мужчин, обычно в нижней части спины и ягодицах, если они не усиливаются, а, наоборот, уменьшаются при физической нагрузке, а вот в ночное время нарастают - это очень подозрительно в отношении спондилоартрита, или, как мы его называем, болезни Бехтерева.
Беседу вела
Наталия Лескова
Фото: ADOBESTOCK.







 1
1 2
2 3
3 4
4


Комментарии (0)