Небольшая потеря обоняния, бессонница, периодические запоры... Мелкие неприятности? Может, и так. А может, сигнал к тому, что лет через 10-20 (особенно когда вы уже немолоды) начнет развиваться тяжелая патология - болезнь Паркинсона.
Победить ее пока нельзя, но нужно и можно бороться.
Болезнь Паркинсона - хроническое заболевание центральной нервной системы, которое прогрессирует постепенно, не щадя никого: ни мужчин, ни женщин.
Болезнь примерно одинаково распространена во всех странах (по 100-250 человек на 100 тыс. населения). Ею болели

Чаще всего ее находят у людей почтенного возраста - в среднем примерно у 2% населения старше 60 лет. По прогнозам ученых, в связи со старением населения к 2030 году количество больных удвоится по сравнению с 2005 годом.
ОСНОВНЫЕ СИМПТОМЫ
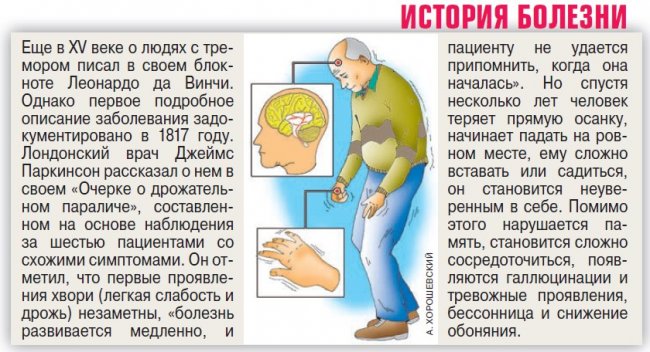
«Тремор ног и рук, брадикинезия (замедленность движений), неустойчивость - нарушение равновесия и падения, увеличение мышечного тонуса. Замечено, что у больных «мельчает» почерк, со временем им сложно выполнять простые действия, например чистку зубов или застегивание пуговиц.
За 10 лет с момента постановки диагноза больной обычно утрачивает работоспособность и не может обходиться без посторонней помощи», - рассказывает доцент Научного центра неврологии Екатерина Федотова.
«Моя мама всю жизнь проработала на военном предприятии, была активисткой, - вспоминает дочь пациентки с болезнью Паркинсона Наталья Васильевна Р. - В 1995 году мама стала подволакивать ногу и как-то ослабла. Думали даже, что это инсульт... Потом начались проблемы с памятью - зачастую она не могла вспомнить, как ее зовут. Потом стала падать, даже с дивана. Диагноз поставили лишь через несколько лет. А ведь ни у кого в роду такой болезни не было!»
ЧТО ЗА НАПАСТЬ?
Сегодня ученые хорошо представляют себе механизмы, вызывающие развитие болезни Паркинсона. В глубинном отделе головного мозга гибнут нейроны, выделяющие гормон дофамин, который в том числе отвечает и за двигательную активность в нашем организме. Причины могут быть как генетическими, так и зависящими от внешней среды, поведения человека.

Например, предполагают, что в гибели этих нейронов могут быть повинны пестициды - жители сельских районов болеют Паркинсоном чаще. На подозрении и тяжелые металлы, в первую очередь марганец (болезнь нередко диагностируют у сварщиков).
В конце 90-х годов прошлого века ученые выделили первые гены, ответственные за формирование болезни Паркинсона.
«Сегодня известны лишь немногие из генетических дефектов, приводящих к развитию болезни Паркинсона. Семейных случаев болезни Паркинсона не так много - около 10%. И необязательно речь идет о родителях - могут болеть братья и сестры», - продолжает Екатерина Федотова.
ВЕК ДОФАМИНА

«Однако давать дофамин в чистом виде нельзя - он разрушается еще до попадания в мозг. Сегодня ученые установили, что дофамин синтезируется из молекулы леводопа, которая и содержится в современных лекарствах. Кроме того, применяют специальные препараты, препятствующие разрушению дофамина», - рассказывает наш эксперт.
И все же лет через пять после такого лечения его эффективность начинает снижаться - нейронов становится все меньше. Поэтому, как отмечает Федотова, врачам приходится тщательно подбирать дозировку, менять схемы лечения, назначать больному строгую диету (питаться следует маленькими порциями, ограничивать содержание белков в пище).
В самых тяжелых случаях проводят хирургическое лечение (имплантацию электродов в головном мозге). По экспертным оценкам, в России она показана каждому 20-му больному, но реально ее получают единицы.
Возвращаясь к истории мамы Натальи Васильевны, заметим: ей, можно сказать, повезло.
«Оперировать ее отказались и предупредили, что в будущем она станет лежачим больным. Но мы попали в группу клинических исследований новой схемы лечения, которая позволяет менять дозировку препаратов за счет того, что они доставляются через помпу. Маме стало гораздо лучше, я могу ее даже периодически оставлять одну, она может приготовить себе еду, помыться. Даже стала вязать», - говорит Наталья Васильевна.
Арина Петрова
DEPOSITPHOTO/PHOTOXPRESS




 1
1 2
2 3
3 4
4


Комментарии (0)